Allgemein- und Viszeralchirurgie
Die Allgemein- und Viszeralchirurgie umfasst in unserer Klinik folgende Bereiche:
- Roboter assistierte Operationen (da Vinci-Chirurgiesystem)
- Speiseröhre und Magen
- Leber, Bauchspeicheldrüse und Milz
- Dünndarm, Dickdarm und Mastdarm
- Endokrine Tumoren (Schilddrüse, Nebenschilddrüse, Nebenniere)
- Gallenblase
- Blinddarm
- Hernien
- Proktologie
- Weichteiltumoren
Alle Eingriffe aus dem Spektrum der Allgemein- und Viszeralchirurgie werden bevorzugt minimal-invasiv durchgeführt. Diese Technik ist unter dem Begriff „Schlüssellochchirurgie" bekannt.
Hier können Sie noch mehr über die einzelnen Teilbereiche der Allgemein- und Viszeralchirurgie erfahren:
Roboter Assistierte Operationen (Da Vinci-Chirurgiesystem)
Die Roboter assistierte Chirurgie ist eine intelligente technische Weiterentwicklung der herkömmlichen minimal-invasiven Technik (Schlüssellochchirurgie) und wird in unserer Klinik mit zwei Robotersystemen ("da Vinci") für alle Eingriffe an Speiseröhre, Magen, Leber, Bauchspeicheldrüse, Dünndarm, Dickdarm und Mastdarm regelhaft und bevorzugt angewendet.
Speiseröhre
Anatomie und Erkrankungen der Speiseröhre
Die Speiseröhre (Ösophagus) ist etwa 25-30 cm lang und dienst dem Transport der Speise vom Mund in den Magen. Sie wird in drei Abschnitte unterteilt. Am Übergang von der Speiseröhre in den Magen besteht ein Verschlussmechanismus in der Art eines Ventils. Ist dieser Verschlussmechanismus aus verschiedenen Gründen nicht ausreichend funktionstüchtig, so kann eine Refluxerkrankung, das „Sodbrennen" entstehen.
Bösartige Speiseröhrentumoren (Ösophaguskarzinom)
Es gibt verschiedene Risikofaktoren für das Entstehen eines bösartigen Tumors der Speiseröhre. Hierzu gehören beispielsweise übermäßiger Alkoholgenuss, Rauchen und lange bestehender Reflux. Die Diagnose wird endoskopisch (Speiseröhrenspiegelung) gestellt und mikroskopisch bestätigt. Im Weiteren werden dann Untersuchungen zur Ausbreitung des Tumors durchgeführt. Dies erfolgt in der Regel mittels Computertomographie (CT). In Abhängigkeit vom Ausdehnungsmuster des Tumors kann eine Operation oder eine Vorbehandlung durch Strahlen- und/oder Chemotherapie notwendig sein.
Die Operation erfolgt kombiniert über den Bauch und den Brustkorb. Wir führen die Operation in Roboter assistiert in Schlüssellochtechnik durch. Hierbei wird die Speiseröhre mit dem tumortragenden Anteil und den dazugehörenden Lymphknoten entfernt. Die entfernte Speiseröhre wird durch einen sogenannten Magenschlauch ersetzt.
Magen
Der Magen liegt im Oberbauch direkt unterhalb des Zwerchfells. Die aus der Speiseröhre ankommende Nahrung wird im Magen durchmischt, gesammelt und mittels Magensaft vorverdaut. Danach gelangt der vorverdaute Speisebrei über den Magenpförtner in den Zwölffingerdarm wo weitere Verdauungssäfte (Galleflüssigkeit und Bauchspeicheldrüsensekret) zugeführt werden. Magenerkrankungen äußern sich durch Druck- und Völlegefühl, Appetitlosigkeit, Gewichtsabnahme, Aufstoßen und Abgang von dunkel gefärbtem Stuhl (Teerstuhl). Der Goldstandard in der Diagnostik der Magenerkrankungen ist die Magenspiegelung (Gastroskopie).
Bösartiger Magentumor
Die Diagnosestellung erfolgt mittels Magenspiegelung und Probengewinnung. Ist die Diagnose gesichert, so erfolgt die Umfelddiagnostik zum Feststellen der Tumorausbreitung. Auf der Grundlage aller Ergebnisse wird die Entscheidung zur Operation oder aber einer Vorbehandlung getroffen.
Die Operation wird in unserer Klinik in Abhängigkeit von der Tumorausdehnung bevorzugt Roboter assistiert minimal invasiv durchgeführt. Bei der Operation wird ein Teil des Magens oder der gesamte Magen mit den dazugehörigen Lymphknotenstationen entfernt. Es handelt sich um eine komplexe Operation. Als Ersatz für den fehlenden Magen wird der Dünndarm direkt oder aber als speziell konfiguriertes Reservoir verwendet.
Gutartiger Magentumor
Gutartige Magentumoren werden durch eine Teilentfernung des betroffenen Magenabschnittes operativ behandelt. Im Gegensatz zu bösartigen Tumoren ist der Eingriff limitiert und es muss keine Entfernung von Lymphknoten erfolgen.
Bauchspeicheldrüse
Entzündung und bösartige Tumoren
Ein Schwerpunkt unserer Klinik ist die Therapie von Bauchspeicheldrüsenerkrankungen, insbesondere der Bauchspeicheldrüsenentzündung und der Bauchspeicheldrüsentumoren.
Die Bauchspeicheldrüse (Pankreas) befindet sich im Oberbauch und wird in unterteilt in Kopf, Körper und Schwanzbereich. Sie ist im Kopfbereich inniglich mit dem Zwölffingerdarm verbunden und hat desweiteren unmittelbaren Kontakt zur Hauptschlagader im Bauchraum, zur Leber und zur Milz. Die Funktionen der Bauchspeicheldrüse sind zum Einen die Produktion von Verdauungssaft (exokrine Funktion) und zum anderen die Produktion des Hormons Insulin, das den Blutzuckerspiegel reguliert (endokrine Funktion). Gallen- und Bauchspeicheldrüsengang haben eine gemeinsame Mündung im Zwölffingerdarm (Papille).
Eine Bauchspeicheldrüsenentzündung kann in verschiedenen Ausprägungen vorliegen. Von milden Entzündungen bis zu sehr schweren Verläufen mit Gewebeuntergang (nekrotisierende Pankreatitis). Ein wesentlicher Auslöser der Bauchspeicheldrüsenentzündung ist der Konsum von Alkohol.
Die Behandlungsverfahren bei der Bauchspeicheldrüsen-Entzündung reichen von einer Infusionsbehandlung und stationären Beobachtung bei der leichten (ödematösen) Form bis hin zur Intensivtherapie mit Einlage von Drainagen und Ausräumung von zerstörten Bauchspeicheldrüsenanteilen und Spülbehandlung des Bauches bei der schweren nekrotisierenden Form. Hier kommt es zu einer Selbsverdauung des Pankreas.
Bei Verdacht auf eine bösartige Geschwulst im Bereich der Bauchspeicheldrüse (Pankreaskarzinom), ist nach Durchführung der Umfelddiagnostik zur Klärung der Tumorausbreitung die Durchführbarkeit einer Operation zu klären. Ist der Tumor im Bauchspeicheldrüsenkopf umschrieben, so wird entweder die „Pyloruserhaltende partielle Duodenopankreatektomie" oder die Operation nach Whipple vorgenommen. Bei dieser sehr aufwändigen Operation werden der Bauchspeicheldrüsenkopf und -körper, sowie alle dazugehörigen Lymphknoten entfernt.
Zur Wiederherstellung der Passage und der werden drei Nahtverbindungen mit dem Dünndarm hergestellt: mit der Bauchspeicheldrüse, mit dem Gallengang und mit dem Magen. Ist der Tumor im Schwanzbereich der Bauchspeicheldrüse befindlich, so wird der linksseitige Bereich der Bauchspeicheldrüse mit den dazugehörenden Lymphknoten und der Milz entfernt.
Grundsätzlich wird nach Diagnosestellung in unserer gemeinsamen Tumorkonferenz die Notwendigkeit einer Vorbehandlung mittels Chemotherapie oder aber einer Nachbehandlung nach der Operation bei jedem:r Patient:in auf der Grundlage der neuesten wissenschaftlichen Erkenntnisse diskutiert.
Leber
Die Leber ist befindet sich im rechten Oberbauch. Sie wird in zwei Lappen und insgesamt 8 Segmente gegliedert. In der Leber werden Stoffwechselprodukte entgiftet und Galleflüssigkeit für die Fettverdauung gebildet. In Abhängigkeit von der Leberfunktion können einzelne Segment aber auch große Teile der Leber entfernt werden. Zeichen einer Lebererkrankung können u. a. Bauchwasserbildung (Aszites), Gelbsucht (Ikterus), Schmerz und Fieber sein. Die eingesetzten diagnostischen Maßnahmen umfassen neben Labor- und Funktionstests eine Ultraschalluntersuchung, eine Computer- und eine Kernspintomografie sowie eine Punktion.
Lebermetastasen
Häufige bösartige Tumoren in der Leber sind Lebermetastasen. Es handelt sich dabei um Absiedlungen von anderen bösartigen Tumoren. Je nach Größe, Anzahl und Lokalisation lassen sich viele Metastasen mit einem entsprechenden Sicherheitsabstand chirurgisch entfernen. Im Rahmen unserer interdisziplinären Tumorkonferenz wird die individuelle Metastasierungssituation jeder Patient:innen genau beleuchtet und das genaue Vorgehen und Ausmaß der operativen Entfernung festgelegt.
Leberzellkarzinom
Das Leberzellkarzinom entsteht häufig auf dem Boden einer Leberzirrhose, dies muss jedoch nicht unbedingt der Fall sein. Bei regelrechter Beschaffenheit des übrigen Lebergewebes mit normaler Leistungsfunktion ist die operative Entfernung des Tumors die Therapie der Wahl. Ist die Lebefunktion aufgrund einer Leberzirrhose eingeschränkt, ist eine Operation aufgrund der eingeschränkten Leberfunktion oft nicht möglich. In diesen Fällen erfolgt die sogenannte interventionelle Therapie mittels z.B. Chemoembolisation.
Dünndarm, Dickdarm, Mastdarm
Ob nun Gallenblase, Blinddarm oder Teile des Darmes entfernt werden — das Ausmaß der Operation bleibt im Bauch prinzipiell gleich. Lediglich der Zugang zum Bauchraum ist bei den minimal-invasiven Technik geringer und hinterlässt eine geringeres Trauma.
Vorteile des minimal-invasiven Zugangs sind weniger Schmerzen nach der Operation und eine schneller Erholung nach der Operation.
Die internationale Studienlage zeigt eine Gleichwertigkeit der operativen Ergebnisse für die Operation über einen großen Bauchschnitt und die minimal invasive Operation am Darm. Wir führen sämtliche Darmteilentfernungen aus diesem Grunde und den beschriebenen Vorteilen in minimal invasiver Operationstechnik durch. Hier wird der betroffene Darmabschnitt entfernt und die beiden Darmenden werden mittels eines Klammernahtgerätes oder Nähten wieder verbunden.
Insbesondere bei Eingriffen wegen Mastdarmkrebs hat sich der Einsatz der roboterassistierten Operation als Vorteil herausgestellt. Im Idealfall kann die Entlassung nach etwa 5 Tagen nach der Operation vorgesehen werden.
Direkt zum DarmkrebszentrumBlinddarm-Operation (Appendektomie)
Die Blinddarmentzündung (akute Appendizitis) ist die häufigste Ursache einer Notfalloperation. Und obwohl die akute Appendizitis ein häufiges Krankheitsbild darstellt, ist die Diagnose nicht immer einfach. Im Vordergrund stehen unverändert die Erfahrung und die Indikationsstellung des behandelnden Chirurgen. Bei unklarem Befund sind unterschiedliche Vorgehensweisen möglich. Sowohl die aktive Überwachung als auch die Ausweitung der Diagnostik sind befundabhängig möglich.
Hierfür stehen in erster Linie die Ultraschalluntersuchung, aber auch weitere apparative Verfahren wie Kernspinntomografie (MRT) und Computertomografie (CT) zur Verfügung.
Die operative Technik der Blinddarmentfernung über einen Bauchschnitt im rechten Unterbauch (konventionelle Appendektomie) ist die über Jahrzehnte als Goldstandard angesehene Vorgehensweise. Hierfür wird die Bauchdecke über dem Blinddarm wahlweise über einen geraden oder queren Unterbauchschnitt geöffnet. Nach dem Hervorholen des Blinddarmes vor die Bauchdecke kann dieser unter Sicht entfernt werden.
In letzter Zeit rückt zunehmend die Blinddarmentfernung über eine Bauchspiegelung (laparoskopische Appendektomie) in den Vordergrund. Hierfür benötigt man nur drei kleine Schnitte und kann nach Auffüllen des Bauchraumes mit Gas und Einbringen einer Kamera mit zwei weiteren Arbeitsinstrumenten über den Monitor den Blinddarm im Bauch absetzten und über einen der kleinen Zugänge bergen.
Beide Verfahren werden in der täglichen Routine eingesetzt und sind als gleichwertig einzuschätzen.
Gallenblasen-Operation
Die Gallenblase liegt am Unterrand der Leber im rechten Oberbauch. Sie ist ein Speicherorgan für in der Leber gebildete Gallensäure, die zur Fettverdauung notwendig ist. Kommt es zu einem Ungleichgewicht löslicher Stoffe, bilden sich Gallensteine. Fünf bis 20 Prozent der erwachsenen Bevölkerung in Deutschland sind Gallensteinträger. Frauen sind dabei etwa doppelt so häufig betroffen wie Männer. Bei nur ein bis vier Prozent aller Steinträger kommt es zu Beschwerden.
Charakteristisch für das Gallensteinleiden sind Schmerzen im rechten Oberbauch sowie Koliken (krampfartige Schmerzattacken). Weiterhin kann es zu Übelkeit, Erbrechen und Verdauungsproblemen kommen. Komplikationen des Gallensteinleidens, wie eine Gallenblasenentzündung (Cholezystitis), Entzündung der Gallenwege (Cholangitis) oder eine Entzündung der Bauchspeicheldrüse (Pankreatitis), hat nur jeder Zehnte.
Neben Anamnese, klinischer Untersuchung und Kontrolle der Blutwerte ist die Ultraschalluntersuchung zentrales Element der Diagnosestellung. Spezielle bildgebende Diagnostik wie Computertomographie, Kernspinnuntersuchung und Kontrastmitteldarstellung der Gallengänge über eine Magenspiegelung (ERCP) können bei spezieller Fragestellung ergänzend durchgeführt werden.
Die Gallenblasenentfernung über eine Bauchspiegelung (laparoskopische Cholezystektomie) ist sowohl bei unkompliziertem Gallensteinleiden (Cholezystolithiasis) als auch bei der akuten Entzündung (Cholezystitis) die Therapie der Wahl. Hierfür benötigt man nur vier kleine Schnitte und kann nach Auffüllen des Bauchraumes mit Gas und Einbringen einer Kamera mit drei weiteren Arbeitsinstrumenten die Gallenblase im Bauch absetzen und über einen der kleinen Zugänge bergen.
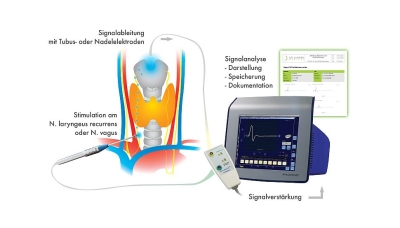
Schilddrüsen-Operation
Die Schilddrüse befindet sich unterhalb des Kehlkopfes auf beiden Seiten der Luftröhre. Sie wiegt zwischen 20 und 60 Gramm und besteht aus zwei Schilddrüsen-Lappen, die über eine Gewebebrücke miteinander verbunden sind. Operationen an der Schilddrüse werden bei einer Überfunktion (Hyperthyreose) durchgeführt. Ebenso führen eine Verselbstständigung der Schilddrüsenhormonproduktion, eine Vergrößerung (Struma) oder Knoten zu einem Eingriff.
Außerdem muss bei Schilddrüsenkrebs gehandelt werden. Dieser ist eine seltene, bösartige Tumorerkrankung. Die papillären, follikulären und anaplastischen Schilddrüsenkarzinome gehen von den Schilddrüsenhormon-bildenden Zellen der Drüse aus. Die Risikofaktoren für Schilddrüsenkrebs sind kalte Knoten oder ein langjährig bestehender Kropf. Außerdem kann der Krebs vererbt worden sein oder von Röntgenstrahlen beziehungsweise von radioaktiver Strahlung herrühren.